24.10.2018
Lymphdrüsenkrebs - Möglicher neuer Auslöser entdeckt
Bestimmte körpereigene Eiweiße und Eiweiße von infektiösen Erregern haben einen entscheidenden Einfluss auf die Entstehung und das Fortschreiten verschiedener Arten von Lymphdrüsenkrebs. Dies konnte ein Team von Wissenschaftlern im Rahmen eines von der Wilhelm Sander-Stiftung geförderten Forschungsprojektes am José Carreras Zentrum der Klinik für Innere Medizin I am Universitätsklinikum des Saarlandes in Homburg/Saar in Kooperation mit dem Senckenberg Institut für Pathologie des Universitätsklinikums Frankfurt a. M. nachweisen. Diese Erkenntnisse könnten zukünftig auch für neue therapeutische Ansätze in der Behandlung von Lymphdrüsenkrebs genutzt werden.
Die B-Lymphozyten gehören zu den weißen Blutkörperchen, auch Leukozyten genannt. Ihre hauptsächliche Funktion besteht im Erkennen körperfremder Erreger. Dafür besitzen sie ein charakteristisches Molekül, den sogenannten B-Zell-Rezeptor (BZR), der jeweils gezielt bestimmte, beispielsweise bakterielle oder virale, Eiweißbestandteile (Zielantigene) erkennt. Krebserkrankungen, die von reifen B-Zellen ihren Ursprung nehmen, werden als B-Zell-Lymphome bezeichnet. Diese behalten bis auf wenige Ausnahmen viele Charakteristika ihrer Ausgangszellen bei. Die Bedeutung des BZR für die Lymphdrüsenkrebszellen zeigt sich auch darin, dass B-Zell-Lymphome häufig diesen Rezeptor trotz stark gehäuft vorkommender Veränderungen (sog. Mutationen) behalten. Ein weiterer Hinweis aus der klinischen Patientenbetreuung ist die teilweise hervorragende therapeutische Wirkung von Medikamenten, die den B-Zell-Rezeptorsignalweg der Zellen hemmen.
Ob bei B-Zell-Lymphomen der BZR überhaupt noch in der Lage ist, Bindungspartner (Antigene) zu erkennen, und – wenn ja – ob diese dann rein zufällig gewählt sind oder ob dahinter eventuell auch ein Krankheitsmechanismus stehen könnte, war bisher vollkommen unklar. Dieser Frage ist nun ein Team aus Wissenschaftlern um Dr. Lorenz Thurner und Dr. Klaus-Dieter Preuss sowie den medizinisch-technischen Assistentinnen Natalie Fadle, Evi Regitz und Maria Kemele des José Carreras Zentrums der Klinik für Innere Medizin I am Universitätsklinikum des Saarlandes unter langjähriger Leitung von Prof. Dr. Michael Pfreundschuh nachgegangen. Dies geschah in Kooperation mit einer Forschungsgruppe um Prof. Dr. Sylvia Hartmann und Prof. Dr. Martin-Leo Hansmann vom Senckenberg Institut für Pathologie in Frankfurt a. M.
Nach Diagnosestellung wurde aus dem jeweils entnommenen Tumorgewebe mittels gentechnischer Methoden der jeweilige BZR isoliert, in größeren Mengen hergestellt und für die Suche nach seinen Zielantigenen genutzt. „Die Ergebnisse unseres Vorgehens waren sehr überraschend“, berichtet Dr. Lorenz Thurner und erläutert weiter: „Wir konnten zeigen, dass B-Zell-Rezeptoren verschiedener Lymphome überdurchschnittlich häufig jeweils an ein spezifisches Zielantigen binden. Typischerweise unterscheidet sich dieses Zielantigen in verschiedenen Arten von B-Zell-Lymphomen; Patienten mit der gleichen Art eines Lymphoms haben aber überdurchschnittlich häufig Lymphom-B-Zell-Rezeptoren, die dieselbe Zielstruktur erkennen. Bei dieser Zielstruktur kann es sich sowohl um menschliche Eiweiße, als auch um körperfremde Eiweiße, beispielsweise von infektiösen Erregern, handeln.“
Für das Mantelzelllymphom, eine Art von Lymphdrüsenkrebs, der vor allem Männer mittleren und höheren Alters betrifft, konnte so beispielsweise gezeigt werden, dass die B-Zell-Rezeptoren gezielt an ein menschliches Eiweiß namens LRPAP1 binden. Die Bindung dieses körpereigenen Eiweißes ruft in Mantelzelllymphomen mit entsprechender BZR-Reaktivität einen starken Wachstumsreiz hervor. Warum es hier aber überhaupt zu einer Immunreaktion gegen das körpereigene LRPAP1 kommt, ist aktuell noch unklar.
Für aggressiv wachsende B-Zell-Lymphome, die ausschließlich im zentralen Nervensystem auftreten und dadurch für herkömmliche Therapien schwer zugänglich sind, konnte das Forscherteam zeigen, dass deren B-Zell-Rezeptoren gegen zwei Eiweiße des Nervensystems gerichtet sind, die bei dieser Krebsart verändert, d. h. mit zusätzlichen Zuckerresten, vorliegen. Dadurch nimmt das Immunsystem diese Eiweiße als körperfremd wahr und geht dagegen vor. Diese Reaktion trägt zu Entstehung und Wachstum des primären Lymphoms des zentralen Nervensystems bei.
Ähnliches konnten die Wissenschaftler für eine weitere Untergruppe aggressiver Lymphdrüsenkrebserkrankungen (Diffus großzelliges B-Zell-Lymphom vom aktivierten B-Zell-Typ) feststellen. Bei einem Teil der Patienten mit dieser Krebsform richten sich die B-Zell-Rezeptoren gegen ein körpereigenes Eiweiß, das – verglichen mit gesunden Personen – zu wenig Phosphatgruppen enthält und dadurch vom Immunsystem erkannt und attackiert wird.
Gänzlich andere Aspekte zeigten sich allerdings bei einer Untergruppe des Hodgkin-Lymphoms: „Überaschenderweise konnten wir hier ein bakterielles Eiweiß als Zielstruktur der B-Zell-Rezeptoren erkennen“, so Frau Prof. Dr. Sylvia Hartmann vom Senckenberg Institut für Pathologie. „Dies bedeutet, dass chronische Infekte mit einem bestimmten Bakterium wahrscheinlich wesentlich zu der Entstehung dieser Untergruppe der Hodgkin-Lymphome beitragen“, erklärt sie weiter.
„Die zum ersten Mal gezeigte gemeinsame Reaktivität der B-Zell-Rezeptoren der Lymphome gegen bestimmte Zielstrukturen könnte zukünftig auch für neue therapeutische Ansätze genutzt werden“, fasst Dr. Klaus-Dieter Preuss vom José Carreras Zentrum die Bedeutung der Forschungsergebnisse zusammen. „Diese von der Wilhelm Sander-Stiftung geförderten Forschungsarbeiten stellen in der Fachwelt durchaus unerwartete, neue Erkenntnisse dar und unterstreichen die Wichtigkeit einer breiten Förderung medizinischer Forschungsprojekte.“
Prof. Dr. Michael Pfreundschuh, dem wesentliche Erkenntnisse auf dem Gebiet der B-Zell-Lymphome zu verdanken sind, forschte bereits seit Ende der 1970er Jahre im Bereich der Tumorimmunologie. Neben seinen zahlreichen Aufgaben der Leitung der Klinik für Innere Medizin I am Universitätsklinikum des Saarlandes sowie seiner zentralen Rolle in der Deutschen Studiengruppe für Hochmaligne Non-Hodgkin-Lymphome (DSHNHL) förderte und begleitete er leidenschaftlich die oben genannten Forschungsprojekte an der Schnittstelle medizinischer Grundlagenforschung und klinischer Anwendung und trug wesentlich zu ihrem Erfolg bei. Prof. Dr. Michael Pfreundschuh verstarb am 5. März 2018.
Kontakt:
Henrike Boden
Wilhelm Sander-Stiftung
Presse- und Öffentlichkeitsarbeit & Stiftungskommunikation
Tel.: +49 89 544187-0
Fax: +49 89 544187-20
E-Mail: boden@sanst.de
Die Wilhelm Sander-Stiftung hat dieses Forschungsprojekt mit rund 161.000 Euro unterstützt. Stiftungszweck ist die Förderung der medizinischen Forschung, insbesondere von Projekten im Rahmen der Krebsbekämpfung. Seit Gründung der Stiftung wurden insgesamt über 228 Millionen Euro für die Forschungsförderung in Deutschland und der Schweiz bewilligt. Damit ist die Wilhelm Sander-Stiftung eine der bedeutendsten privaten Forschungsstiftungen im deutschen Raum. Sie ging aus dem Nachlass des gleichnamigen Unternehmers hervor, der 1973 verstorben ist.
Wissenschaftliche Ansprechpartner:
Dr. med. Lorenz Thurner und Dr. rer. nat. Klaus-Dieter Preuss
José Carreras Zentrum
Klinik für Innere Medizin I – Onkologie, Hämatologie, Klinische Immunologie und Rheumatologie
Universitätsklinikum des Saarlandes
Kirrberger Straße, Geb. 41 und 45.3
66421 Homburg/Saar
Tel.: +49 6841 16-15000 und +49 6841 16-23096
E-Mail: lorenz.thurner@uks.eu und klaus-dieter.preuss@uks.eu
https://www.carreras-center.de/de/forschungsgruppen/ag-thurner/
Prof. Dr. Sylvia Hartmann
Senckenberg Institut für Pathologie, Haus 6
Universitätsklinikum Frankfurt
Theodor-Stern-Kai 7
60590 Frankfurt am Main
Tel.: +49 69 6301-5364
E-Mail: S.Hartmann@em.uni-frankfurt.de
Originalpublikation:
Thurner L, Hartmann S, Fadle N, Kemele M, Bock T, Bewarder M, Regitz E, Neumann F, Nimmesgern A, von Müller L, Pott C, Kim YJ, Bohle RM, Wasik M, Schuster SJ, Hansmann ML, Preuss KD, Pfreundschuh M. LRPAP1 is a frequent proliferation-inducing antigen of BCRs of mantle cell lymphomas and can be used for specific therapeutic targeting. Leukemia. 2018 Jun 28. doi: 10.1038/s41375-018-0182-1. [Epub ahead of print]
Thurner L, Preuss KD, Bewarder M, Kemele M, Fadle N, Regitz E, Altmeyer S, Schormann C, Poeschel V, Ziepert M, Walter S, Roth P, Weller M, Szczepanowski M, Klapper W, Monoranu C, Rosenwald A, Möller P, Hartmann S, Hansmann ML, Mackensen A, Schäfer H, Schorb E, Illerhaus G, Buslei R, Bohle RM, Stilgenbauer S, Kim YJ, Pfreundschuh M. Hyper N-glycosylated SAMD14 and neurabin-I as driver CNS autoantigens of PCNSL. Blood. 2018 Sep 24.
Weitere Informationen:
http://wilhelm-sander-stiftung.de/
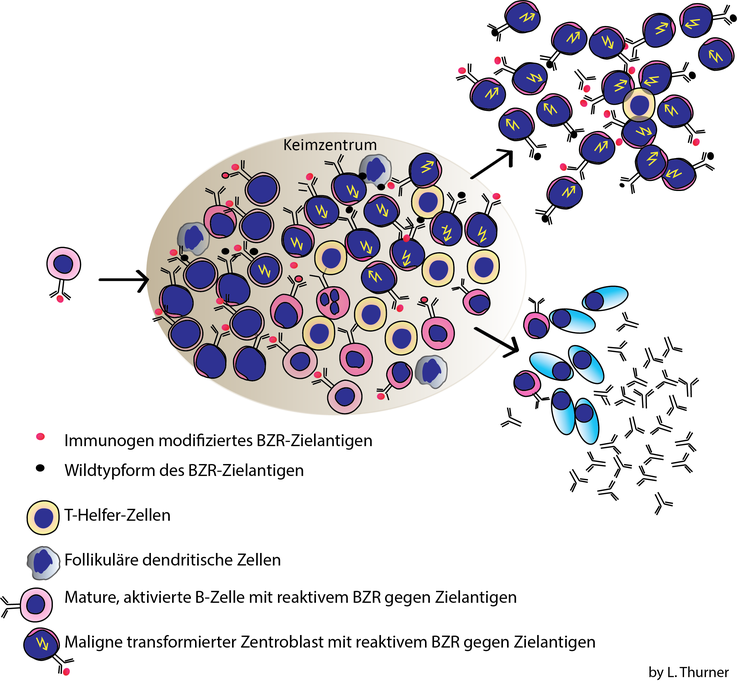
Bildunterschrift:
Modell der Entstehung von Lymphdrüsenkrebs durch Stimulation der Krebszellen mit modifiziertem BZR-Antigen © Lorenz Thurner
